Beim Hörsturz handelt es sich um ein akutes Ereignis, wie es der Begriff „Sturz“ bereits andeutet: Das Hörvermögen wird plötzlich schlechter.
Plötzliche Hörverlust sind zwar im sprachlichen Sinne „Hörstürze“ – jedoch nicht jeder plötzliche Hörverlust ist auch im medizinischen Sinne ein „Hörsturz“. Bei akuten Ohrverstopfungen z. B. durch Ohrenschmalz oder Fremdkörper handelt es sich nicht um einen Hörsturz im eigentlichen Sinne. Auch Mittelohrentzündungen oder Trommelfellverletzungen führen zwar zu akuten Hörminderungen; es handelt sich dabei aber nicht um Hörstürze.
Zum Wesen eines Hörsturzes gehört es, dass man äußerlich keine Ursache erkennen kann und dass man audiometrisch (also bei der Hörprüfung) eine sogenannte „Schallempfindungsschwerhörigkeit“ vorfindet. Das Ausmaß der Hörminderung variiert dabei sehr stark.
 Mit Hilfe der Hörprüfung kann nicht nur feststellen, wie groß der Hörverlust ist, sondern auch Hinweise auf die Ursache der Hörminderung bekommen. Ohrverstopfungen zum Beispiel schwächen alle Töne aller Schallquellen ab: Sowohl die tiefen als auch die hohen Töne können nur noch leise gehört werden. Verwendet man bei der Hörprüfung allerdings keinen normalen Lautsprecher (Lautsprechertöne werden durch Ohrverstopfungen abgeschwächt), sondern einen sogenannten „Knochenleitungshörer“ (Knochenleitungshörer werden auf den Schädelknochen aufgesetzt; ihr Schall geht direkt durch den Schädelknochen in das Innenohr – ungehindert an der Verstopfung vorbei), dann lässt sich eine Hörminderung nicht feststellen. Ohrverstopfungen führen zu einer „Schallleitungsschwerhörigkeit“ (manchmal auch „Mittelohrschwerhörigkeit“ genannt) mit den gerade genannten audiometrischen Kriterien (Der Hörverlust ist unabhängig von der Frequenz und er betrifft nur die Luftleitung, nicht aber die Knochenleitung). Ohrverstopfungen sind nicht die einzigen Ursachen für Schallleitungsschwerhörigkeiten: Auch Trommelfellverletzungen, Mittelohrentzündungen oder degenerative Erkrankungen wie z. B. eine „Otosklerose“ verursachen Schallleitungsschwerhörigkeiten.
Mit Hilfe der Hörprüfung kann nicht nur feststellen, wie groß der Hörverlust ist, sondern auch Hinweise auf die Ursache der Hörminderung bekommen. Ohrverstopfungen zum Beispiel schwächen alle Töne aller Schallquellen ab: Sowohl die tiefen als auch die hohen Töne können nur noch leise gehört werden. Verwendet man bei der Hörprüfung allerdings keinen normalen Lautsprecher (Lautsprechertöne werden durch Ohrverstopfungen abgeschwächt), sondern einen sogenannten „Knochenleitungshörer“ (Knochenleitungshörer werden auf den Schädelknochen aufgesetzt; ihr Schall geht direkt durch den Schädelknochen in das Innenohr – ungehindert an der Verstopfung vorbei), dann lässt sich eine Hörminderung nicht feststellen. Ohrverstopfungen führen zu einer „Schallleitungsschwerhörigkeit“ (manchmal auch „Mittelohrschwerhörigkeit“ genannt) mit den gerade genannten audiometrischen Kriterien (Der Hörverlust ist unabhängig von der Frequenz und er betrifft nur die Luftleitung, nicht aber die Knochenleitung). Ohrverstopfungen sind nicht die einzigen Ursachen für Schallleitungsschwerhörigkeiten: Auch Trommelfellverletzungen, Mittelohrentzündungen oder degenerative Erkrankungen wie z. B. eine „Otosklerose“ verursachen Schallleitungsschwerhörigkeiten.
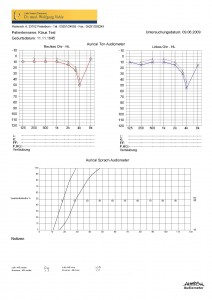 Wenn jedoch Haar-Sinneszellen im Innenohr ausfallen, dann zeigt sich ein vollkommen anderes Bild einer Schwerhörigkeit! Haar-Sinneszellen sind frequenzspezifisch. Beim Ausfall von Haarsinneszellen sind nur die entsprechenden Frequenzen (Tonhöhen) betroffen, für die die Haarsinneszellen zuständig waren. Andererseits findet man keine besseren Hörschwellen, wenn man anstatt des Luftleitungshörers den Knochenleitungshörer verwendet: Die Haarsinneszellen befinden sich ja im Innenohr – sozusagen am Ende des Schallleitungsweges gelegen – da hilft der direkte Weg des Schalls durch den Knochen und am Mittelohr vorbei „nicht wirklich“ weiter. Der Ausfall von Haar-Sinneszellen im Innenohr führt zu einer „Schallempfindungsschwerhörigkeit“ – der alte Name „Innenohrschwerhörigkeit“ wird heute nicht mehr gern verwendet, denn auch Ausfälle von Nervenzellen im Hörnerven produzieren das gleiche „audiometrische Bild“. Die Schallempfindungsschwerhörigkeit ist gekennzeichnet durch einen frequenzspezifischen Hörverlust (die betroffenen Tonhöhen werden schlecht, alle anderen gut gehört) und einen praktisch deckungsgleichen Verlauf von Luft- und Knochenleitungs-Hörschwelle.
Wenn jedoch Haar-Sinneszellen im Innenohr ausfallen, dann zeigt sich ein vollkommen anderes Bild einer Schwerhörigkeit! Haar-Sinneszellen sind frequenzspezifisch. Beim Ausfall von Haarsinneszellen sind nur die entsprechenden Frequenzen (Tonhöhen) betroffen, für die die Haarsinneszellen zuständig waren. Andererseits findet man keine besseren Hörschwellen, wenn man anstatt des Luftleitungshörers den Knochenleitungshörer verwendet: Die Haarsinneszellen befinden sich ja im Innenohr – sozusagen am Ende des Schallleitungsweges gelegen – da hilft der direkte Weg des Schalls durch den Knochen und am Mittelohr vorbei „nicht wirklich“ weiter. Der Ausfall von Haar-Sinneszellen im Innenohr führt zu einer „Schallempfindungsschwerhörigkeit“ – der alte Name „Innenohrschwerhörigkeit“ wird heute nicht mehr gern verwendet, denn auch Ausfälle von Nervenzellen im Hörnerven produzieren das gleiche „audiometrische Bild“. Die Schallempfindungsschwerhörigkeit ist gekennzeichnet durch einen frequenzspezifischen Hörverlust (die betroffenen Tonhöhen werden schlecht, alle anderen gut gehört) und einen praktisch deckungsgleichen Verlauf von Luft- und Knochenleitungs-Hörschwelle.
Schallempfindungsschwerhörigkeiten entstehen im Laufe des Lebens ganz von allein: Die sogenannte „Altershörigkeit“ ist eine Schallempfindungshörminderung. Aber auch Lärm führt zur Schallempfindungsschwerhörigkeit: Dauerlärm zur sogenannten „Lärmschwerhörigkeit“ (oftmals berufsbedingt), kurzzeitige Lärmeinwirkungen zum „Knalltrauma“ oder auch zum „akustischen Unfall“ (Kombination aus starkem Lärm und mechanisch verursachter Durchblutungsstörung – wie z. B. typischerweise beim Bohren über Kopf mit einem Schlagbohrer).  Und auch akute Durchblutungsstörungen im Innenohrbereich führen zu akuten Schallempfindungsschwerhörigkeiten: Es tritt ein Hörsturz auf.
Und auch akute Durchblutungsstörungen im Innenohrbereich führen zu akuten Schallempfindungsschwerhörigkeiten: Es tritt ein Hörsturz auf.
Und jetzt kommen die Einschränkungen:
Ob ein Hörsturz tatsächlich immer und ausschließlich Folge einer Durchblutungsstörung ist, weiß man noch nicht genau. Vielleicht spielen auch Virusinfekte eine Rolle, Stoffwechselstörungen, Autoimmunerkrankungen oder oder oder … Man hat jedoch die Beobachtung gemacht, dass Medikamente, die die Innenohrdurchblutung verbessern, auch das Hörvermögen verbessern. Aber auch hier gibt es eine Einschränkung: Ob es sich bei den Hörverbesserungen um eine kausale Folge der Medikamentenwirkung handelt oder ob wir HNO-Ärzte nur den Eindruck haben, es sei so, ist auch noch keine entschiedene Sache. Zwar trauen wir uns zu, unsere Eindrücke ziemlich objektiv zu dokumentieren, aber eine – noch so gut begründete – Expertenmeinung kommt an die Sicherheit und Aussagekraft einer „multizentrischen, prospektiven, randomisierten, doppelt verblindeten und plazebokontrollierten“ Studie nicht heran. Und bei einem Hörsturz darf man derartige Studien ja nicht durchführen: Wer will verantworten, dass die Patienten, die in die Kontrollgruppe „gewürfelt“ wurden und also kein wirksames Medikament bekommen, dauerhaft schwerhörig bleiben? Die Ethikkommission sagt zu solchen Studien „Nein!“.
Nun ist es nicht so, dass wir gar nichts wüssten. Und unser Wissen nimmt langsam zu und ändert sich. Bei kaum einer anderen Krankheit ist mir das im Laufe meines Berufslebens so sehr aufgefallen wie beim Hörsturz. Die früher verwendeten „Vasodilatatoren“ (Medikamente, die die Blutgefäße weit stellen, damit mehr Blut hindurchfließt) sind inzwischen völlig „obsolet“ (praktisch verboten): Es werden ja auch Blutgefäße in den Beinen weit gestellt und das Blut sammelt sich in den Beinen anstatt im Kopf… Auch die Infusionen mit diversen blutverflüssigenden Substanzen hat man inzwischen verlassen: Die Nebenwirkungen waren doch größer als man tolerieren möchte. Heutzutage ist Cortison das Medikament der ersten Wahl. Auch bei einer Durchblutungsstörung kommt es im Blutgefäß an der durchblutungsgestörten Stelle zu mikroskopisch erkennbaren Entzündungen. Ein Entzündungszeichen ist z. B. das „Ödem“ – eine Gewebeschwellung durch austretendes Gewebewasser. Dieses Ödem quetscht zusätzlich das bereits verengte Blutgefäß ab und verschlimmert damit die Beschwerden (also den Hörverlust). Cortison wirkt „antientzündlich“ und „antiödematös“ – das Ödem verschwindet und das Blutgefäß wird wieder weit gestellt – nicht im ganzen Körper wie bei den „Vasodilatatoren“, sondern nur an der erkrankten Stelle. Außerdem ist Cortison ein „Apoptosehemmstoff“. Cortison hemmt die „Apoptose“, den „programmierten Zelltod“, dessen „Programm“ eingeleitet wird, wenn die Ernährung der entsprechenden Zellen nicht mehr ausreicht. Sind die Haar-Sinneszellen jedoch einmal abgestorben, dann kann man sie nicht wieder lebendig machen … Besser ist, sie sterben erst gar nicht ab, sondern bleiben lebendig – auch, wenn sie „Hunger leiden“ müssen.
Was wir inzwischen auch noch vom Hörsturz wissen ist, dass er nicht mehr so dramatisch schnell behandelt werden muss, wie wir das früher angenommen haben. Früher ließen wir HNO-Ärzte über einem Hörsturz „die Sonne weder auf- noch untergehen“. Heute weiß man, dass ein Hörsturz kein „Notfall“ mehr ist, sondern nur noch ein „Eilfall“. Und wir wissen, dass Hörstürze eine hohe Spontanheilungsquote haben – etwa um die 50 % bis 80 %. Manche HNO-Ärzte glauben, auch noch höhere Spontanheilungsquoten beobachtet zu haben. Diese Zahlen sind nicht „in Stein gemeißelt“! Sie hängen wesentlich davon ab, welchen Leidensdruck die Patienten haben und ob sie einen Hörsturz überhaupt als Hörsturz erkennen! Wer hatte nicht schon mal für wenige Minuten oder auch nur Sekunden ein belegtes Gefühl im Ohr? Zählt man derartige Ereignisse zu den Hörstürzen, dann resultiert daraus eine sehr hohe Spontanheilungsquote!
Wann soll man mit der Behandlung eines Hörsturzes anfangen? – Zunächst mal muss man sagen, dass man nicht jeden Hörsturz behandeln muss! Insbesondere muss man nicht nachträglich eine vorübergegangene kurzzeitige Hörminderung behandeln. Wenn die Hörverluste gering sind und der Hörsturz noch nicht lange zurückliegt, dann darf man – in gemeinsamer Absprache zwischen Patient und Arzt! – eine zunächst zuwartende Haltung einnehmen. Hörstürze sollten jedoch nach Möglichkeit innerhalb von 72 Stunden behandelt werden, wenn denn eine Behandlungsbedürftigkeit besteht. Ob überhaupt eine Behandlungsbedürftigkeit besteht, hängt wiederum vom Ausmaß der Hörminderung ab und vom Leidensdruck der Patienten. Die von mir genannte Grenze von 72 Stunden ist aber auch eine sehr „schwammige“ Grenze: Es gibt ausgeprägte Hörstürze, die auch bei sofort eingeleiteter Therapie nie wieder besser werden und andererseits gibt es Hörstürze, die auch noch bei einem Therapiebeginn mit zweiwöchiger Verspätung völlig wieder ausheilen.
Wenn man im Einzelfall wissen könnte, wie die Prognose eines Hörsturzes ist, dann könnte man zielgerichteter behandeln. Aber genaue Aussagen über die Prognose kann man natürlich nicht machen – niemand von uns kann in die Zukunft schauen. Es gibt aber prognostische Hinweise: Je geringer die Hörverluste eines Hörsturzes sind, desto besser ist die Prognose. 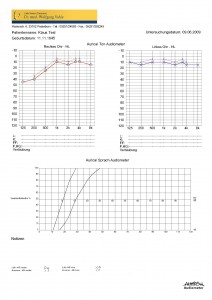 Hörstürze im Tieftonbereich sind prognostisch günstiger als Hörstürze im Hochtonbereich – wobei Hörverluste im Tieftonbereich oftmals gar keine Hörstürze im eigentlichen Sinne sind, sondern akute Druckerhöhungen im Innenohr („Labyrinthhydrops“ , „Morbus Menière“). Und auch die Dosierung des Cortisons spielt natürlich eine Rolle: Hoch dosierte Cortisongaben sind bei schweren Hörstürzen besser wirksam als niedrig dosierte Cortisongaben. Und bei leichten Hörstürzen? Da ist es schwierig abzuschätzen, ob man lieber höher dosiert (und möglicherweise Nebenwirkungen des Cortisons in Kauf nimmt) oder lieber niedriger dosiert (und möglicherweise eine unvollständige Heilung in Kauf nimmt).
Hörstürze im Tieftonbereich sind prognostisch günstiger als Hörstürze im Hochtonbereich – wobei Hörverluste im Tieftonbereich oftmals gar keine Hörstürze im eigentlichen Sinne sind, sondern akute Druckerhöhungen im Innenohr („Labyrinthhydrops“ , „Morbus Menière“). Und auch die Dosierung des Cortisons spielt natürlich eine Rolle: Hoch dosierte Cortisongaben sind bei schweren Hörstürzen besser wirksam als niedrig dosierte Cortisongaben. Und bei leichten Hörstürzen? Da ist es schwierig abzuschätzen, ob man lieber höher dosiert (und möglicherweise Nebenwirkungen des Cortisons in Kauf nimmt) oder lieber niedriger dosiert (und möglicherweise eine unvollständige Heilung in Kauf nimmt).
Was ich aufzeigen wollte ist folgendes: Hörstürze haben eine breite Palette von Erscheinungen: Spontan ausheilende, nicht spontan ausheilende, schnell ausheilend oder langsamer ausheilend, höhere oder tiefere Töne betreffend, mit großen oder mit kleinen Hörverlusten einhergehend, sofort behandlungsbedürftig oder später behandlungsbedürftig oder gar nicht behandlungsbedürftig, mit höheren oder mit niedrigeren Medikamentendosen zu behandeln. Was ich nicht möchte ist, dass Sie anhand meiner – stark vereinfachten und unvollständigen – Ausführungen Ihre persönliche Prognose zu ergründen versuchen – und mich möglichweise verantwortlich machen, wenn es anders läuft als Sie denken … Bei einem plötzlichen Hörverlust dürfen Sie zunächst Ruhe bewahren. Sollte sich jedoch in kurzer Zeit keine spontane Hörverbesserung einstellen, dann suchen Sie einen HNO-Arzt auf und besprechen mit ihm den Therapieplan.
Noch ein Hinweis: Zumindest in Deutschland zahlen die Krankenkassen ab der Diagnosestellung „Hörsturz“ keine weiteren Diagnose- oder Therapiemaßnahmen! Die Argumentation der Krankenkassen ist: Es gibt keine „multizentrische, prospektive, randomisierte, doppelt verblindete und plazebokontrollierte“ Studie, also gibt es auch keine Therapie zu Lasten der Solidargemeinschaft. Hörsturztherapien und diagnostische Maßnahmen (z. B. Audiometriekontrollen) müssen in Eigenleistung vom Patienten gezahlt werden …


